DISEASE DETAILS 疾患一覧
骨粗鬆症
運動器不安定症
こんな症状があればご相談ください(受診の目安)
- 歩いているとふらつく
- 片脚で靴下がはけない
- 階段の上り下りで手すりが必ず必要になってきた
- 横断歩道を青信号のうちに渡りきれなくなった
- 家の中でもつまずく
- 関節や腰の痛みで思わずよろける
- 軽くぶつけただけなのに骨折した・骨粗鬆症がある
- 脊椎の圧迫骨折や変形(猫背・後弯)と言われてから歩きづらくなった
- 以前より歩くスピードが落ちた
- 「将来寝たきりが心配」と感じることがある
このようなサインは運動器不安定症・ロコモ・フレイルの入り口になっていることが多いので、早めに整形外科を受診し、理学療法士によるリハビリにつなげると悪化を防ぎやすくなります。
運動器不安定症とは
高齢化や運動器疾患のためにバランス能力や歩行・移動能力が低下し、転倒や閉じこもりのリスクが高くなった状態を指す概念です。
日本整形外科学会は、運動器不安定症(Musculoskeletal Ambulation Disorder Symptom Complex:MADS)を、たとえば「歩行時にふらついて転倒しやすい」「関節痛で思わずよろける」「骨がもろく軽い外傷でも骨折してしまう」といった病態を一つの疾患単位としてまとめ、これに対して運動療法などの治療・介入を行うことで、将来の重度の運動器障害や要介護状態への進行を防ぐことを目的としたものと説明しています。

運動器不安定症・ロコモ・フレイルの違い
運動器不安定症
日本整形外科学会では、加齢や運動器疾患により歩行やバランスが低下し、転倒や閉じこもりのリスクが高くなった状態を「運動器不安定症」と定義しています。①運動機能を低下させる運動器疾患(またはその既往)があること、②日常生活自立度がランクJまたはAであること、③開眼片脚立位15秒未満またはTUG11秒以上のいずれかに当てはまること、が診断の条件になります。
ロコモティブシンドローム(ロコモ)
もっと広く予防的な概念で、「運動器の障害により移動機能が低下した状態」を指します。医師が診断するというより、本人が早めに気づいて対策をとることが重視されており、日本整形外科学会は“ロコチェック”や“ロコモ度テスト”を公開して啓発しています。
フレイル
日本老年医学会が提唱した用語で、加齢により予備力が落ち、ちょっとしたストレスでも回復しにくくなっている前段階の状態を指します。身体的な弱りだけでなく、心理・社会的な弱さも含む多面的な概念で、要介護に進行しやすいハイリスク群とされています。
運動器不安定症、ロコモは、フレイルはいずれも身体機能の低下が背景にあり、“悪くなってから治す”より“早く気づいて動く”ことが最も大切です。
運動器不安定症の原因・背景
運動器不安定症は、1つの病気だけで起こるのではなく、加齢による筋力・バランスの低下に、運動器の病気や全身状態の低下が重なって生じることが多いとされています。代表的な原因としては、脊椎の圧迫骨折や脊柱変形、股関節・膝関節の変形性関節症、腰部脊柱管狭窄症、骨粗鬆症、大腿骨頚部骨折などの四肢骨折、脊髄障害、関節リウマチ、長期臥床による廃用、転倒をくり返す方などが挙げられます。これらの疾患があると痛みや可動域制限のために歩きづらくなり、そこに心疾患や脳血管疾患などによる活動量の低下、痩せ・栄養不足、外出機会の減少が加わることで、転倒しやすい状態ができあがります。
国内の調査では、片脚立位15秒未満やTUG11秒以上の人では、歩行や立ち上がり・握力が低く、魚や野菜の摂取も少ない傾向が報告されています。そのため、運動だけでなく、外出や交流を増やすこと、そしてたんぱく質やビタミンDを含むバランスのよい食事をとることが、予防・改善には大切です。
運動器不安定症の診断
医師がレントゲンや骨密度検査とあわせて、問診・身体診察・運動機能テストを行い、次の3点を満たす場合に「運動器不安定症」と考えます。これらで「バランスや歩行が落ちて、転倒リスクが高くなっている」ことを確認します。
①運動機能を低下させる運動器疾患(またはその既往)がある
例:脊椎圧迫骨折、変形性関節症、脊柱管狭窄症、骨粗鬆症、脊髄障害など。
②日常生活が大きくは崩れておらず、自立~軽度の要介護レベルである
③運動機能評価テストで一定の低下がみられる
1.開眼片脚立位テスト:片脚で15秒未満しか立てない
2.Timed Up and Go(TUG)テスト:椅子から立ち上がり3m往復して座るまでに11秒以上かかる
運動器不安定症のチェック(スクリーニング)
「階段で手すりが必要」「片脚で靴下がはけない」「横断歩道を青信号で渡りきれない」「家の中でつまずくことが増えた」などがあれば、ロコチェックの対象になり、上記の片脚立位やTUGを実際に測定して確認します。予防と改善が大事なので、整形外科や理学療法士による継続的な指導・家庭でできる運動プログラムが役立ちます。
運動器不安定症の治療・ロコトレ
ロコチェックで「階段で手すりが必要」「片脚で靴下がはけない」「家の中でつまずくことが増えた」などに当てはまる場合は、すでに運動器のはたらきが落ち始めているサインです。骨折や変形性膝関節症・腰部脊柱管狭窄症など明らかな整形外科疾患があるときは、その病気の治療をまず行いますが、原因が1つに絞れない場合や、複数の疾患が重なっている場合は、「ロコトレ」が有効です。
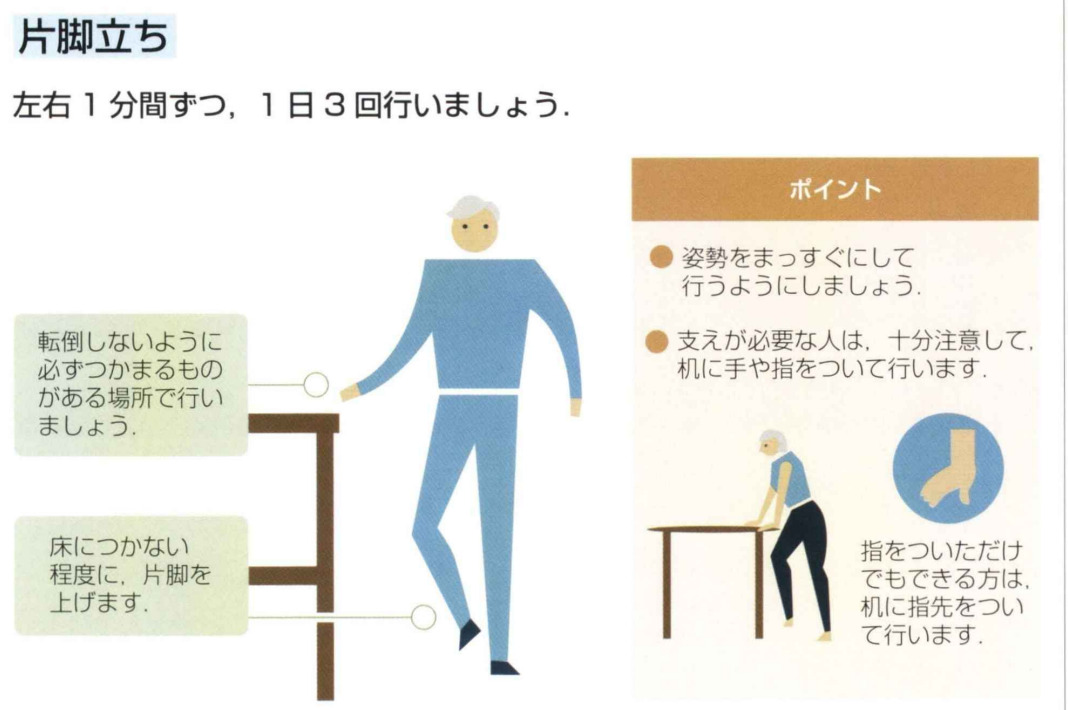
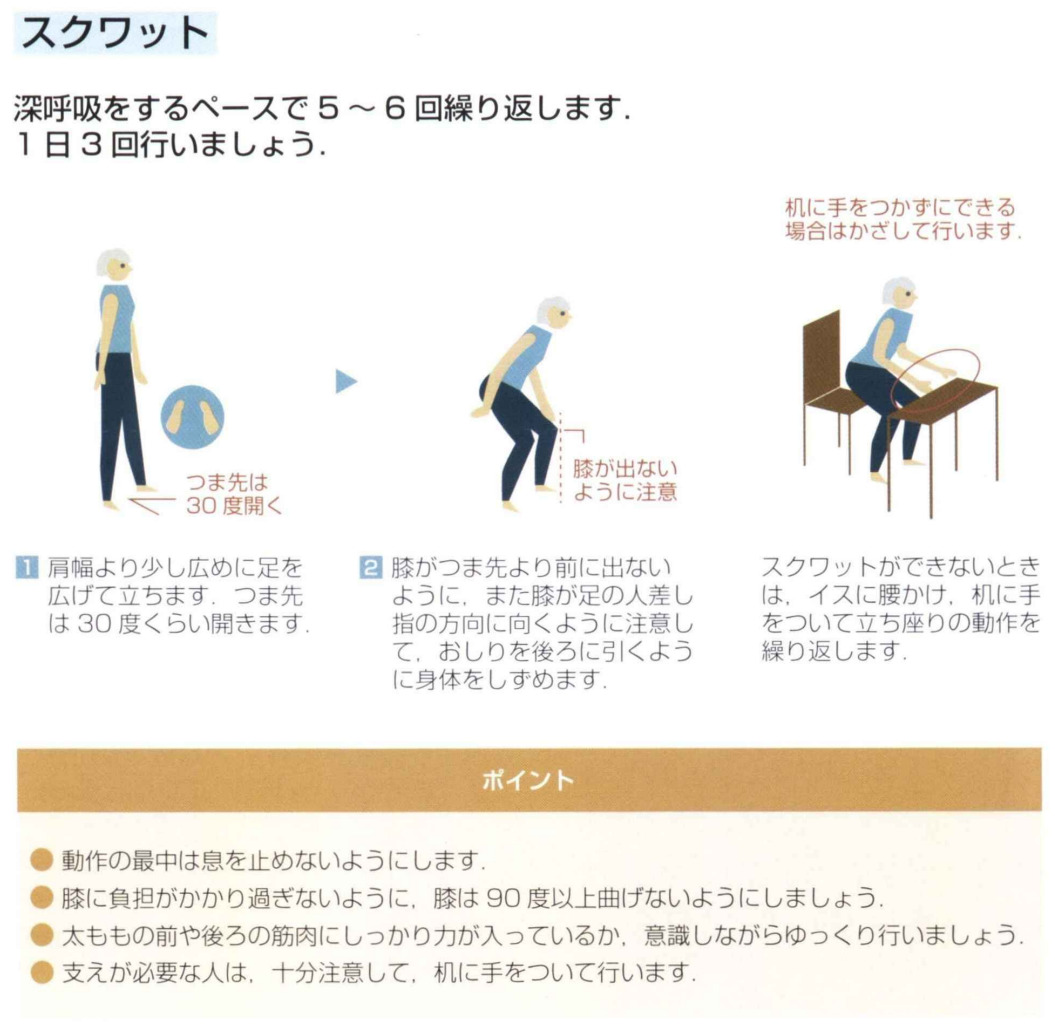
- 片脚立ち・スクワットなどの基本的な筋力トレーニング
- バランス訓練(バランスパッド上での立位・重心移動)
- 下肢の柔軟体操
- 段差昇降しながらの計算など二重課題訓練
- つまずき防止のステップ・敏捷性トレーニング
上記を組み合わせて行い、「歩く」「立つ」「よろけたときに踏み出す」力を保ちます。研究でも、85歳以上でも週2回の運動で筋力と“動的バランス”は維持・改善しやすいことが示されています。ただし、運動器不安定症の方は、変形性関節症・骨粗鬆症・圧迫骨折などを同時に抱えていることが多く、自己流でやると痛みが出たり、ケガをするリスクもあるので注意が必要です。
当院でのリハビリテーション
整形外科疾患に精通した理学療法士が一人ひとりの疾患や体力に合わせてリハビリメニューを作成し、無理のない形で継続できるようサポートします。「三国・淀川区でロコモや転倒予防の運動をしたいが一人では不安」という方もご相談ください。
参考文献・出典
・赤居 正美ほか.運動器不安定症.MB Medical Rehabilitation.2014;(176):38–43.
・福島 健介.第3回 運動器不安定症とロコモティブシンドローム,フレイル.関節外科.2022;41(3):313.
・日本整形外科学会.日本整形外科学会公認ロコモティブシンドローム予防啓発サイト:https://locomo-joa.jp/
・高堂 暁生,井指 憲吾,南 奨太,橋本 晋平.超高齢者の運動器不安定症患者に対する運動介入の効果.中部リハビリテーション雑誌.2018;13:2-6.
