DISEASE DETAILS 疾患一覧
あしの痛み・しびれ
変形性足関節症
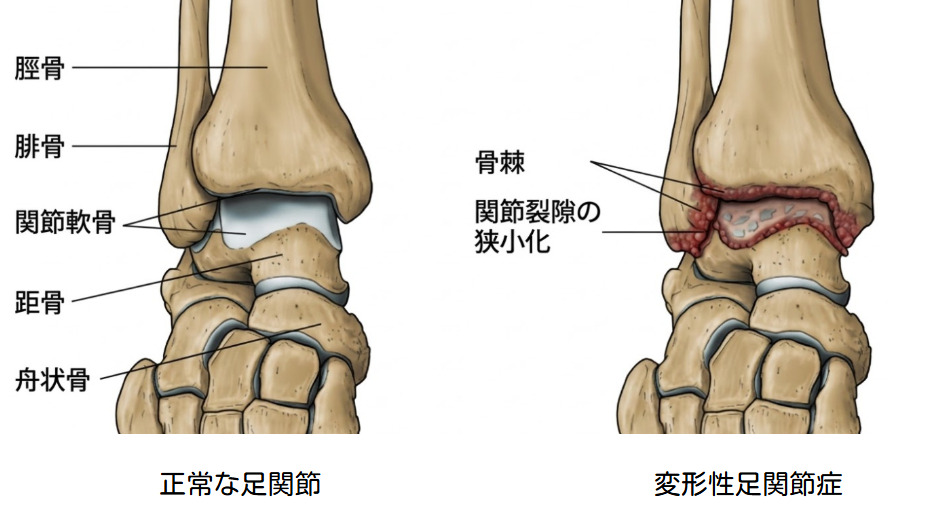
変形性足関節症(Ankle osteoarthritis)とは、膝や股関節でよく知られる変形性関節症と同様に、足首の軟骨がすり減ることで発症する代表的な関節疾患です。脛骨(けいこつ)と距骨(きょこつ)からなる足首の関節において、クッションの役割を果たす関節軟骨が摩耗、または変性することから始まります。進行すると関節の骨そのものが破壊されていき、足首の痛みやこわばり、関節の変形といった症状を引き起こします。
発症の要因としては、過去の骨折や捻挫などによる外傷後関節症が最も多くを占めますが、明らかな原因のない一次性のものや、炎症性の関節炎として現れることもあります。
診断は主に、足関節の単純X線(レントゲン)検査によって行われます。治療方針については、患者様の年齢や日常生活での活動レベル、スポーツ、関節症の重症度、そして足関節における変形の有無などを総合的に評価した上で、保存的治療(手術をしない治療)と手術的治療の中から選択します。
変形性足関節症の症状
変形性足関節症の初期には、階段の昇降時や立ち上がりといった動作の開始時に、足首の内側に痛みを感じることが多いとされています。また、しゃがみ動作や、歩行時など足首に体重(荷重)がかかる際にも痛みが現れます。その後、関節の変形が進行するにつれて、局所的な痛みから徐々に足首全体の痛みへと変化していきます。
痛みに加えて、足首の関節が硬くなって動かしにくさを感じる「こわばり」も代表的な症状の一つです。関節を動かした際に、何かが引っかかるような感覚やズレるような感覚が生じる、ロッキング現象が起こることもあります。
関節軟骨の摩耗がさらに進行すると、関節に水がたまる関節水腫が起きたり、周囲の軟部組織が腫れたりすることで、足首全体が腫れぼったく見た目まで変化することがあります。さらに、関節の動きが妨げられる可動域制限が生じ、健康な足首と比べてつま先を上げ下げする動作(背屈や底屈)が制限され、曲げ伸ばしをした際の痛みも伴います。また、足首を動かした際に「ギシギシ」「ゴリゴリ」といった軋音(きしむ音)が鳴ることも特徴です。なお、過去に骨折や重度な捻挫などのケガ(外傷)をしたことがある場合は、足首の変形を伴うこともあります。

変形性足関節症の原因
変形性足関節症の原因は、明らかな原因がなく加齢などに伴って発症する「一次性」と、過去のケガや病気が引き金となって発症する「二次性」の2つに大きく分類されます。一次性変形性関節症は全体の10%未満と比較的稀で、変形性足関節症の大部分(約75〜80%)は二次性によるものです。
二次性の原因として最も多いのは、外傷をきっかけとする外傷後関節症です。その大半は足首の骨折によるものであり、骨折が元の状態通りに治癒しないことで、関節にかかる接触圧や荷重のバランスが変化し、軟骨への負担が大きくなることが主な要因です。
また、骨折だけでなく足関節の捻挫を放置することも重大な原因となります。捻挫によって足首の外側などの靭帯がゆるんだまま機能不全に陥ると、足関節不安定症(関節のグラつき)が生じます。この状態が慢性化すると、長期間にわたり関節の軟骨にダメージが蓄積し、二次性の変形性関節症へと進行してしまいます。「たかが捻挫」と自己判断して放置すると、将来的に思わぬ後遺症を残すことがあるため注意が必要です。
外傷以外の二次性の原因としては、関節リウマチ、骨壊死、神経病性関節症、化膿性関節炎、痛風、血友病などが挙げられます。
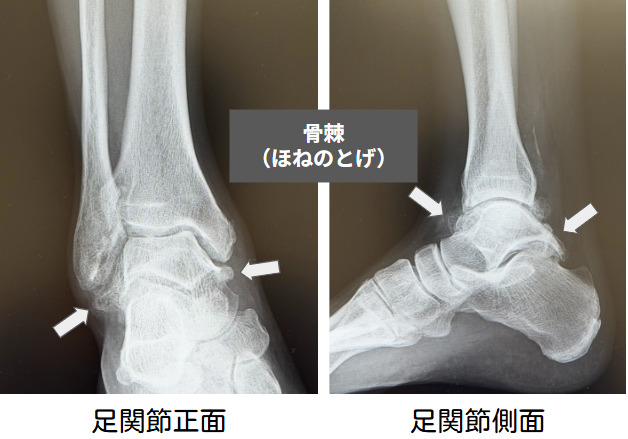
これらの原因によって距骨(きょこつ)や脛骨(けいこつ)の関節軟骨が摩耗していくと、関節の隙間が狭くなり(関節裂隙の狭小化)、進行に伴って骨が硬くなる軟骨下骨硬化や象牙質化といった病的な変化が引き起こされます。
変形性足関節症の診察・検査
まずは捻挫や骨折などの外傷がないかを問診します。レントゲン検査で診断は容易で、関節裂隙の狭小化、骨棘形成、骨嚢胞など関節の変形に伴う様々な変化を認めます。本邦では高倉・田中分類(Takakura/Tanaka Classification)が用いられ、Stage1-4に分けられます。X線検査による分類のみで治療法が決定するわけではないことに注意が必要です。
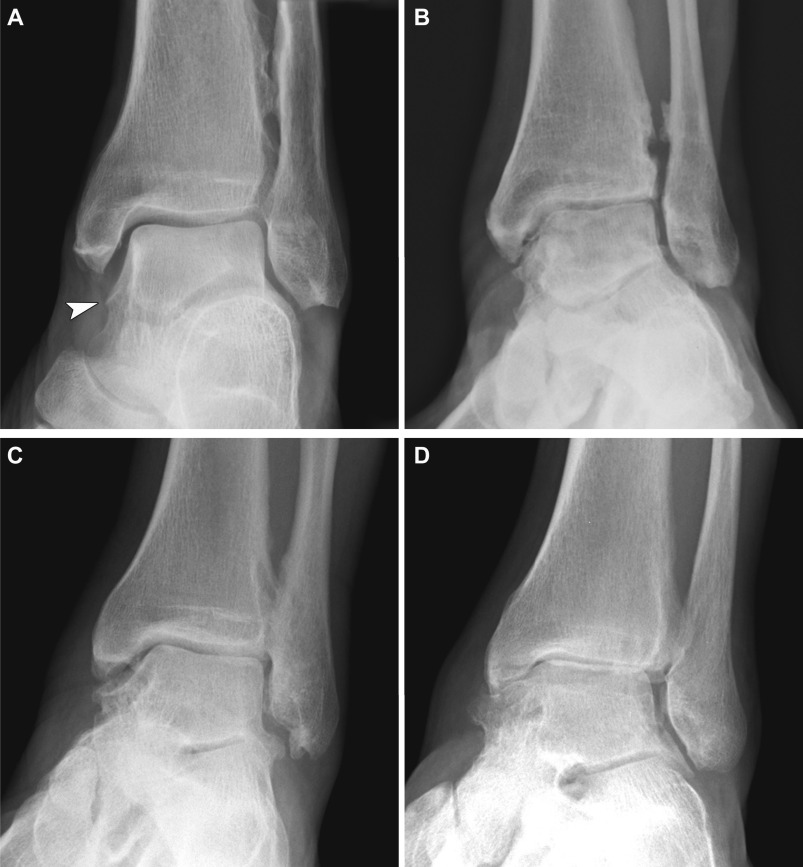
引用文献:Osteoarthritis and Cartilage. Volume 23, Issue 12, December 2015, Pages 2059-2085
変形性足関節症の保存治療
変形性足関節症では、レントゲン上のStage分類にかかわらず、まず保存治療を行います。治療の基本は、日常生活動作の調整に加え、非ステロイド性抗炎症薬(NSAIDs)や外用薬などによる薬物療法、温熱療法などの物理療法、さらに足関節固定装具や足底板を用いた装具療法です。軽度の変形性足関節症では、これらが第一選択となります。
また、捻挫後の足関節不安定症を伴う場合には、リハビリテーションが重要です。とくに腓骨筋腱をはじめとした足関節周囲筋の機能訓練に加え、足関節だけでなく、足部、膝関節、股関節を含めた筋力訓練や可動域訓練を行うことで、足関節の安定性向上と疼痛の軽減が期待されます。靴の調整も有用であり、シングルロッカーソールの導入は歩行時痛や症状の改善に役立つことがあります。装具療法としては、アリゾナブレース(ガントレット型足関節装具)も有効な選択肢です。
関節内注射では、コルチコステロイド注射が現在も中心的な治療法です。一方で、多血小板血漿(PRP)やヒアルロン酸注射も検討されますが、その有効性については現時点で明確なコンセンサスには至っていません。
変形性足関節症の手術治療
保存治療で十分な症状改善が得られない場合に手術治療を検討します。病態や年齢、活動性、関節変形の程度に応じて、関節鏡下デブリードマン、顆上骨切り術、足関節固定術、人工足関節置換術などが選択されます。当院では手術加療が必要なケースでは足の外科医が所属する基幹病院にご紹介しています(刀根山病院など)。
前方インピンジメントが主病変である症例では、関節鏡下デブリードマンや外骨腫切除術が関節温存術として有効で、脛骨前方骨棘による疼痛に対して良好な成績が期待できます。ただし、進行した足関節症に対する有効性を支持する十分な根拠は限られています。軽度から中等度の関節症で、脛距関節のマルアライメントや偏心性摩耗を伴う場合には顆上骨切り術が適応となり、術前の距骨傾斜角は成績に大きく影響します。
末期関節症に対しては足関節固定術が標準的治療であり、確実な除痛とADLの改善が期待されますが、偽関節や隣接関節症には注意が必要です。人工足関節置換術は主として高齢者の外傷後あるいは炎症性関節症に適応され、固定術に比べて歩行機能の改善が期待されます。近年は良好な中期成績が報告されていますが、肥満、若年で高負荷のかかる症例、重度変形では慎重な適応判断が必要です。また、活動性感染、著しい骨量不足、距骨壊死、シャルコー関節は禁忌とされ、感染や骨融解、周囲骨折などの合併症にも留意しなければなりません。
参考文献)
・天羽健太郎(編著). 症状から一発診断!足の専門医はこう見立てる. 総合医学社; 2022.
・Kraus VB, et al. Atlas of radiographic features of osteoarthritis of the ankle and hindfoot. Osteoarthritis Cartilage. 2015;23(12):2059-2085.
記事監修:曽我部 祐輔 医師 (三国ゆう整形外科 院長/日本整形外科学会認定 整形外科専門医)
最終校正日:2026年3月13日

先生から一言
変形性足関節症は、クリニックでは過去の骨折などの外傷、足関節捻挫を放置して生じた慢性的な足関節不安定症を基盤として発症した方をしばしば見かけます。
いずれも変形性関節症の早期から治療介入を行うことが変形の進行の予防につながるため早期受診がカギとなります。
疑わしい症状があれば早めに受診してください。
