DISEASE DETAILS 疾患一覧
腰の痛み
腰椎分離症、分離すべり症
腰椎分離症、分離すべり症とは
腰椎分離症(Spondylolysis) はスポーツ活動による反復ストレスで起こる、椎弓(脊椎の骨の関節突起)の疲労骨折です。スポーツ選手に好発することが知られており,発生率は一般人の3倍とも言われています。腰部の伸展動作ならびに回旋動作による腰椎椎問関節突起間部への力学的負荷の増加が関係しており,特に筋力の発達が十分でない発育期のスポーツ選手においては運動の強度・頻度が不適切であると疲労骨折を起こしやすくなります。
好発年齢は10~15歳の発育期で、女子のほうが男子より1~2歳若い事が多く、成長期に入るのが女子のほうが早いことが要因であると推察されます。発育期のスポーッ障害としてよく知られていますが、プロレベルのアスリートの場合は成人発生例も数多くあり、成人でも発生することがまれにあります。
腰椎分離症、分離すべり症の原因
成長期のハードなスポーツ活動が発症原因となります。日本人の発症確率は6%程度ですが、スポーツ選手では15~40%とかなり増大します。スポーツ動作の中でも特に「体幹の伸展・回旋運動」が深く関わっていることが知られています。
諸家の報告では競技別発症数は1位:野球、2位:サッカー、3位:陸上競技選手となっていますが、1970年代の報告においては1位:野球(15.4%)、2位:テニス(15.1%)、3位:バスケットボール(13.6%)、4位:陸上競技(13.2%)です。ダイビング、クリケットなどは競技人口は少ないですが、発症率は高いスポーツとして知られています。
サッカーや野球のような対人競技においては、相手の動きに応じて局面ごとに異なる身体動作が必要となるのに対して、陸上競技では跳躍・投てきのような単発の同一動作、あるいは疾走動作のように同一動作の反復という点が特徴的です。そのため陸上競技では練習を含め、同じ動作の反復が非常に多くなることから特に下肢の疲労骨折が多いと報告されていますが、実際のところは腰椎分離症の発症も多くあります。
腰椎分離症、分離すべり症の症状
症状は腰痛のみのことが多く、特に腰椎を伸展したときの疼痛が特徴的です。小児期で、2週間腰痛の訴えがあった場合には約半数の患者で腰椎分離症がみられていたとの報告もあります。何らかのスポーツで腰痛を訴えている場合には、分離症を疑う必要があります。
腰痛だけでなく、下肢の張りや痛み(神経根性疼痛)が出ることもあります。分離症初期では骨折部からの出血や浮腫によって神経根が圧迫されると神経症状としての下肢痛が発生します。分離症の末期では偽関節(骨折部の癒合不全が残存)となった分離部の骨増殖性変化による骨や線維軟骨性組織が神経根を刺激することにより神経症状が出ます。
成人期では、腰椎分離部に生じた線維軟骨塊により神経根が圧迫され、下肢痛やしびれを発症します。分離すべり症(Spondylolisthesis)では神経根性間欠跛行を呈する場合があります。
腰椎分離症、分離すべり症の身体検査
以下の2つのテストが重要かつ有用です。
①Kemp’s test:座位または立位で腰椎を斜め後方に倒し、そのまま回旋を加える。骨折初期の段階ではほぼ全例が陽性となり、腰痛が誘発されます。
②Extension stress test:腰椎伸展動作での疼痛を見ます。
腰椎伸展・回旋動作で増強する腰痛、棘突起の圧痛があれば、分離症を強く疑います。
腰椎分離症、分離すべり症の検査
①単純レントゲン
まず第一に選択されるべき検査です。分離症は腰椎椎弓峡部に生じることがほとんどで、同部位の骨折に注意して読影します。骨折は、尾側から頭側にむけて骨折が発生することが多いとされます。1976年にMillardが単純X線写真の斜位像での骨折線をスコッチテリア犬の首輪サインと名付け,腰椎分離症の特徴的な画像所見としてよく知られています。
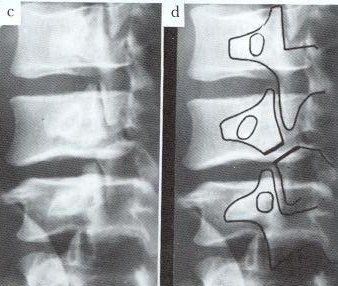
しかしスコッチテリアの犬の首輪サインがはっきりみられるのは終末期の分離症で偽関節になっているときで、初期では見えないことのほうが多いです。腰椎分離症患者の単純X線写真では終末期の分離症は100%診断可能でしたが、進行期で79%、初期ではわずか23%にとどまり早期診断には単純X線写真のみでは不十分です。レントゲンは診断確定のために用いるというよりは、脊椎側弯症、骨折といった他の腰椎疾患との鑑別や分離すべり症の進行の評価の役割のほうが大きいようです。骨折部が滑ってずれる分離すべり症の進行の評価は「腰椎の終板軟骨の骨化」の程度をみて決めることができます。
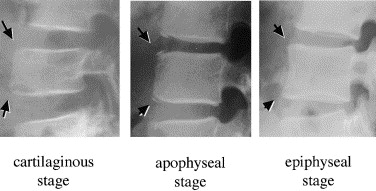
Cartilaginous stage(C期)終板軟骨は成長軟骨であるため,幼少期は単純X線写真では透過して骨性成分が見えません
Apophyseal stage(A期):成長とともに軟骨から骨の形成が一部でみられる段階
Epiphyseal stage(E期):最終的に骨で置換されていく段階
腰椎分離すべり症はA期に生じやすく、この時期は特に注意が必要です
②CT
骨折線がどこに生じているのか,どの程度骨折部が離開しているのか,硬化像がみられているのか(疲労骨折が新しいのか古いのか)を評価することが可能です。
森本らのグループは,CT画像の所見から,分離症を「初期・進行期・終末期」の3つのstageに分
類しました。
・ 初期:部分的骨透亮像やhair line様の亀裂が認められるもの、骨折線は骨吸収像として認める
・ 進行期:明瞭な亀裂を伴うが分離部周囲の骨硬化は認めないもの、骨折線が全周性に及ぶ
・ 終末期:分離部周囲に骨硬化がみられる,いわゆる偽関節像を呈する、レントゲンでも診断は容易
③MRI
CTでも診断できない超初期の段階の疲労骨折の早期診断が可能です。森本雅俊らは、MRIでは骨折部周辺の骨髄浮腫像として指摘できるものを超初期と分類しました。超初期では骨折部の出血や炎症による骨髄浮腫が生じており,それをMRIのSTIRで確認できます。
上記を踏まえると、クリニックでは「身体所見、レントゲン所見から腰椎分離症を早期の段階で疑うことが重要」であり、本症を疑えば集学的な検査・治療が可能な専門病院に紹介するほうが良いと私は考えています。
腰椎分離症、分離すべり症の保存的治療
a)安静・装具療法
分離の超初期~進行期では骨折部の癒合が期待できます。スポーツは中止する必要があり、目安としては病気が初期までなら3か月,進行期では5~6ヶ月必要であると考えられています。
スポーツの休止期間の推奨については諸説あり、Kessousらはスポーツ活動の復帰には理学療法に加えて少なくとも 3 カ月間の装具療法と活動制限を勧めています。酒井らは、骨癒合を図るには腰椎の伸展および回旋運動を徹底的に制限することが重要で、硬性装具を使用し、装着期間は CT で骨癒合が確認されるまでを原則とすると述べています。成長期のスポーツ選手にとって 3 カ月間以上のスポーツ活動の中止は受け入れがたいことがおおく、骨折部に負担がかからないように硬性装具装着下で早期理学療法を併用して治療を行った報告も見受けられます。
休止期間はコルセットの装着も合わせて行い、特に腰椎の後屈・回旋といった運動を制限する胸郭から骨盤までの高さで殿部を包み込むような硬性コルセットを使用します。患者の利便性を考慮して、背部に伸展制限機能を付加した軟性コルセットで代用することもあります。装具技師に依頼して装具が届くのに時間がかかる場合には,フィットキュアスパイン(アルケア)などのキャスト型の脊椎装具を装具で代用します。
一方,終末期の分離症は骨癒合を期待できないため、保存療法では疼痛のない分離症の状態を獲得することが現実的なゴールです。疼痛コントロールを目的として体幹の伸展制限を目的とした軟性装具を選択します。
b)運動療法
腰椎分離症の早期・進行期の場合は、数か月のスポーツの休止期間が必要です。成長期のスポーツ競技に打ち込んでいるヤングアスリートにとって、数か月の運動制限は運動能力の低下や将来に対する不安を感じさせるので、体幹トレーニングもさることながらメンタルケアも重要です。
体幹筋のストレッチング、タイトハムストリングの改善が特に重要であり、これは骨癒合が獲得できなかった場合、もしくは初診時から進行期であった症例でも同様に理学療法を行います。当院の理学療法では体幹トレーニング、胸郭・股関節周囲の可動域獲得、体感ストレッチ、体の解剖学知識の獲得など休止期間中しかできないことをすることが今後の競技人生にとっても大切であることを伝え、休止期間を前向きに捉えられるようなメンタルケアもしっかり行います。
骨癒合確認後は、スポーツ復帰を目指したアスレティックリハビリテーションを行い、段階的にスポーツへ復帰するようサポートします。また股関節や胸椎の可動域制限などがみられる場合は、そのストレッチも有効です。運動療法に関しては確立されたevidence(医学的根拠)がなく、今後のさらなる文献報告が待たれます。
c)ブロック療法
腰椎分離部の滑膜炎などの場合に、分離部のトリガーポイントブロック注射を補助的に行うことがあります。しかしあくまで対症療法なので、注射で疼痛が改善しても無理して競技に復帰しないほうが得策です。
腰椎分離症、分離すべり症の手術治療
偽関節となった進行期以降に検討されます。上記の保存療法に抵抗性の終末期分離症で、かつ分離部ブロックにて分離部由来の腰痛であることを確認した場合に、手術療法が検討されます。様々な分離部修復術の術式が報告されており、経皮的椎弓根スクリューなどで骨折部を固定します。スクリューにゆるみをきたさない限りインプラントが脱転する心配がなく、骨癒合の有無に関わらず早期競技復帰はしやすいと考えられています。腰痛がなく、軽度の神経根症状(下肢のしびれ)を呈する場合は分離部除圧術の適応となります。下位の椎間板変性が著しい場合、椎間不安定性を認める症例では脊椎固定術が選択されます。
参考文献:
武井隼児ら, Clinical characteristics of lumbar spondylolysis in adolescent track and field athletes. 日本臨床スポーツ医学会誌:Vol30.No1,2022.
K. Sairyo et al. Development of spondylolytic olisthesis in adolescents, VOLUME 1, ISSUE 3, P171-175, MAY 01, 2001
Sakai T,et al: Significance of magnetic resonaance imaging signal chanlge in the pedicle in the managelnent of pediatric lulmbar spondylolysis, Spine(Phila Pa 1976).35(14): E641-564, 2010.
森本雅俊ら, 腰椎分離症,腰椎椎間板ヘルニア. MB Orthop.34(4):66-74,2021.
専門医の整形外科外来診療

先生から一言
分離症は、特に急性期で診断がつけば長期間のスポーツ休止が必要です。休止期間中しかできないことをすることが今後の競技人生にとっても重要だと私は考えています。リハビリで体幹を鍛えて置き、スムーズな競技復帰ができるようにしましょう。
