DISEASE DETAILS 疾患一覧
あしの痛み・しびれ
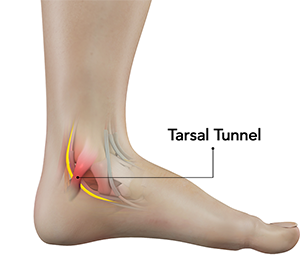
足根管症候群
足根管症候群(Tarsal tunnel syndrome ; TTS)
足根管症候群は足底、足趾の痺れや灼熱感を生じる足の疾患です。足根管とは屈筋支帯という腱が浮き上がらないように抑えるトンネルと、脛骨/踵骨に囲まれた空間のことでここに後脛骨筋腱、長趾屈筋腱、長母趾屈筋腱、後脛骨神経が走行しています。この部位での絞扼性神経障害が足根管症候群です。
Masterton Foot Clinic © 2017. All Rights Reserved.
足根管症候群の症状
足関節内側から足底、足趾のしびれ感、痛みや灼熱感、知覚低下、脱力感などが主な症状です。特にガングリオンが神経内に発生した神経ガングリオンの場合は激烈な痛みを生じるのが特徴であるとされます。足底の温痛覚低下を認めることもありますが、踵の症状は乏しいとされます。症状は、夜間に増悪したり、足をベッドの外に掛けたり、部屋の中を歩き周ったりすると一時的に軽減することもあります。歩行時に痛みが強くなることが多いですが、入浴時に痛みが出ることもあります。約30%はふくらはぎの中間部に放散痛が出ることもあります(Valleix 症候群)。慢性化すると知覚低下が増悪し、足自体の筋力低下、足の母趾の底屈が弱くなることもあります。
足根管症候群の原因
足根管内で脛骨神経が圧迫されることによって生じます。分類としては原因なく生じる特発性、けがを契機として生じる外傷性(骨折や血腫,浮腫)、占拠病変性があります。占拠病変性はガングリオンや距踵骨癒合症によるものが多く,その他に静脈瘤や脂肪腫、滑膜炎などもあります。特に日本では距踵骨癒合症が多いと言われており、レントゲンでの確認が必須です。
足根管症候群の身体診察所見
足根管を通る脛骨神経は、トンネル内で内側足底神経・外側足底神経・内側踵骨神経に分枝します。各々の神経が支配する知覚領域に症状が出ていることを注意深く観察することが重要です。内側足底神経は足底部の内側から母趾、外側足底神経は足底外側、内側踵骨神経は踵部内側から足底にかけての感覚を支配しており、足根管症候群ではその支配領域の神経症状を引き起こします。
足根管部の腫脹・圧痛・腫瘤の有無や、圧迫部のTinel様徴候(たたくとしびれが放散するサイン)も参考となる所見です。内側足底神経支配の筋は、「母趾外転筋、短母趾屈筋、短趾屈筋、第一虫様筋」でそれ以外が外側足底神経支配です。症状が慢性化すると各々の支配筋の萎縮をきたすこともあります。
足根管症候群の画像検査
レントゲンでは足根管症候群の原因となりうる骨の異常、距踵骨癒合症を確認します。超音波検査では足根管部のガングリオンなどの腫瘤性病変、腱鞘の肥厚などを確認します。MRIではガングリオンのみならず神経鞘腫などの充実性腫瘍の有無も確認できます。
足根管症候群と鑑別を要する疾患
足根管症候群と似た症状を呈する他の疾患として腰椎椎間板ヘルニア(S1神経根症)、腰部脊柱管狭窄症などの脊椎由来の神経疾患があります。足根管症候群でも稀に症状が下腿にまで及ぶこともあるため見分けることが難しいケースも存在しますが、通常は痛み、痺れ、灼熱感が足底・足趾に限局されているので診断しやすいケースも多く存在します。Jogger’s foot、Baxter’s neuropathyも鑑別が必要な疾患として挙げられます。
足根管症候群の治療
あきらかな占拠性病変がない場合はまずは安静を指示して症状が改善するか確認します。さらにビタミンB12、内服・外用消炎鎮痛薬,神経障害性疼痛治療薬(ミロガバリン、プレガバリン)による内服加療を行います。診断も兼ねて足根管内への局所麻酔薬+ステロイド注入によるブロックを行います(診断的治療)。足底挿板(足のインソール)が有用な場合もあります。片脚立位時に内側縦アーチが低下するときは後脛骨筋の筋力増強とともに、足部全体の柔軟性を改善するリハビリテーションを行います。
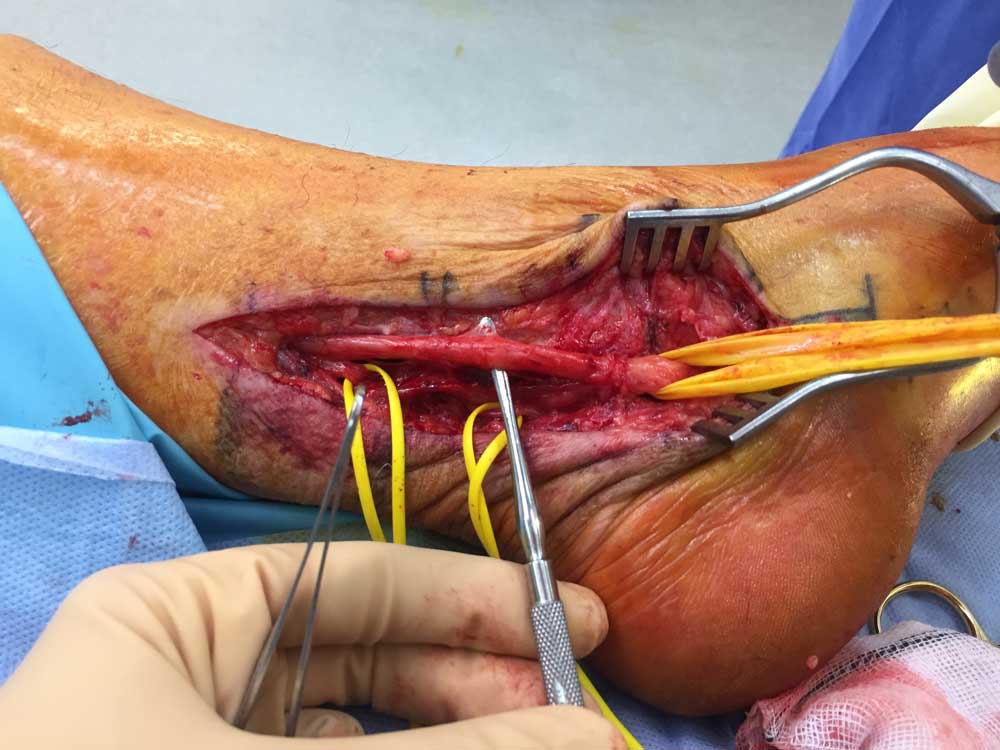
足根管症候群の手術加療
保存療法で症状が改善しない場合は手術加療を考慮します。足根管開放術、必要に応じてガングリオンなどの占拠性病変の摘出も併用します。術後成績に悪影響のある因子としては症状発現から手術までの期間が長いもの、特発性、外傷性のものは術後成績が悪い傾向にあったとの報告があります。ガングリオンや距踵骨癒合症を原因とするものは手術成績がよかったとの報告もあります。
© 2023 DR VANESSA SAMMONS
参考文献)
私の治療 羽鳥正仁著. No.5027 2020.8.29 日本医事新報
倉明彦, Peripheral Nerve 26(2),2015.

先生から一言
足根管症候群は足底、足趾の痺れや灼熱感を生じる足の疾患で、しばしば腰椎椎間板ヘルニアや腰部脊柱管狭窄症と誤診されます。診断をつけるには、身体診察をしっかり行うことが重要で、必要に応じてMRI検査を追加します。
