DISEASE DETAILS 疾患一覧

肩の痛み
偽痛風
偽痛風とは
偽痛風(ぎつうふう:Pseudogout)は、関節の中に「ピロリン酸カルシウム二水和物(CPPD)」という結晶がたまることで起こる関節炎です。痛風と似て、関節が急に腫れて強い痛みを生じることがありますが、痛風が「尿酸の結晶」によるのに対して、偽痛風は「ピロリン酸カルシウムの結晶」によって起こるという点が異なります。
主に60歳以上の方に多く、年齢が高くなるほど発症しやすくなります。高齢になると女性にやや多いと報告されています。
もっとも多い部位は膝関節で、足関節、肩、肘、手首など、膝以外の大きな関節にも生じます。首の上の部分(上位頸椎)に石灰がたまり、急な首の痛みや発熱を起こすタイプ(「crowned dens syndrome」と呼ばれます)になることもあります。
典型的には、関節が突然腫れて熱をもち、強い痛みで動かしにくくなります。関節リウマチや感染性関節炎(細菌による関節の感染)と見分けがつきにくい場合もあります。
偽痛風は、急性の関節炎として発症するタイプのほかに、慢性的に関節の痛み・腫れが続くタイプ、変形性関節症(いわゆる関節のすり減り)にCPPD沈着を伴うタイプ、症状が出ないまま関節内に結晶だけ沈着しているタイプなど、いくつかの経過パターンがあります。
現在のところ、関節内に沈着したこの結晶そのものを薬で溶かして取り除く治療法はありません。症状が出たときには、炎症や痛みをおさえる治療(消炎鎮痛薬、関節からの水抜きとステロイド注射など)でコントロールしていくことが基本になります。

偽痛風の原因
偽痛風は、関節の中にカルシウムピロリン酸二水和物(CPPD)という結晶がたまることで起こる関節炎です。CPPDが関節に沈着する状態は「CPPD結晶沈着症」と呼ばれ、①急に関節が腫れて痛むタイプ(いわゆる偽痛風)、②慢性的に関節の痛みや腫れが続くタイプ、③変形性関節症(関節のすり減り)にCPPD沈着を伴うタイプ、④症状はないのに結晶だけ沈着しているタイプ、の4つに分けられます。
偽痛風は、このCPPD結晶が関節内に沈着すること自体が原因です。なぜ結晶がたまるのかははっきりしていませんが、いくつか関係があると考えられている要因があります。まず、加齢です。年齢とともに関節軟骨や半月板にCPPDが沈着しやすくなります。次に、外傷や手術の既往がある関節、すでに強い変形性膝関節症がある関節では起こりやすいとされています。さらに、若い年齢で起こる場合はまれですが、副甲状腺機能亢進症、低マグネシウム血症、ヘモクロマトーシスなどの代謝異常や、遺伝的な体質が関係することがあります。
痛風との違いとして、痛風は尿酸の結晶が原因で、食事や高尿酸血症と深い関係があります。これに対して偽痛風はピロリン酸カルシウム(CPPD)の結晶が原因で起こるため、プリン体のとりすぎや尿酸値そのものとは直接の関係はありません。ここが両者の大きな違いです。
偽痛風の症状
偽痛風は、主に60歳以上の方に多い関節炎で、典型的には急に関節が腫れて強い痛みが出る病気です。多くの場合は1か所の関節(単関節)に起こります。もっとも多いのは膝関節ですが、足関節や肩・肘・手首といった上肢の大きな関節にもよくみられます。まれに股関節や手指・足趾などの小さな関節、頸椎に起こることもあります。
症状としては、関節が腫れて熱をもち、動かすと強い痛みを感じることが多いです。関節の中に水(関節液)がたまってパンパンに腫れることもあり、曲げ伸ばしがつらいという訴えがよくあります。ただし、典型的な痛風発作のように、関節周囲の皮膚まで真っ赤に腫れ上がって「触れただけでも飛び上がるほどの激痛」というケースばかりではありません。痛みのピークも、痛風に比べてややゆっくり出てくることがあります。そのぶん、症状が長引くこともあります。
一方で、偽痛風でも関節の赤みや熱感がかなり強く出ることがあり、さらに発熱やCRP高値(炎症反応の上昇)を伴うこともあります。このような場合は、細菌が原因の関節の感染(感染性関節炎)や、痛風との鑑別が難しくなることがあります。ですので、強い腫れや発熱を伴う場合は注意深い評価が必要です。
偽痛風は「1か所だけに急性に起こるタイプ」が典型ですが、なかには慢性的に症状が続くタイプや、複数の関節に同時に起こるタイプ(多関節炎)もあります。
痛風との違いとしては、痛風は足の親指の付け根(母趾MTP関節)で始まることが非常に多いのに対し、偽痛風は膝から始まることが多い、という特徴があります。
偽痛風の検査
画像検査
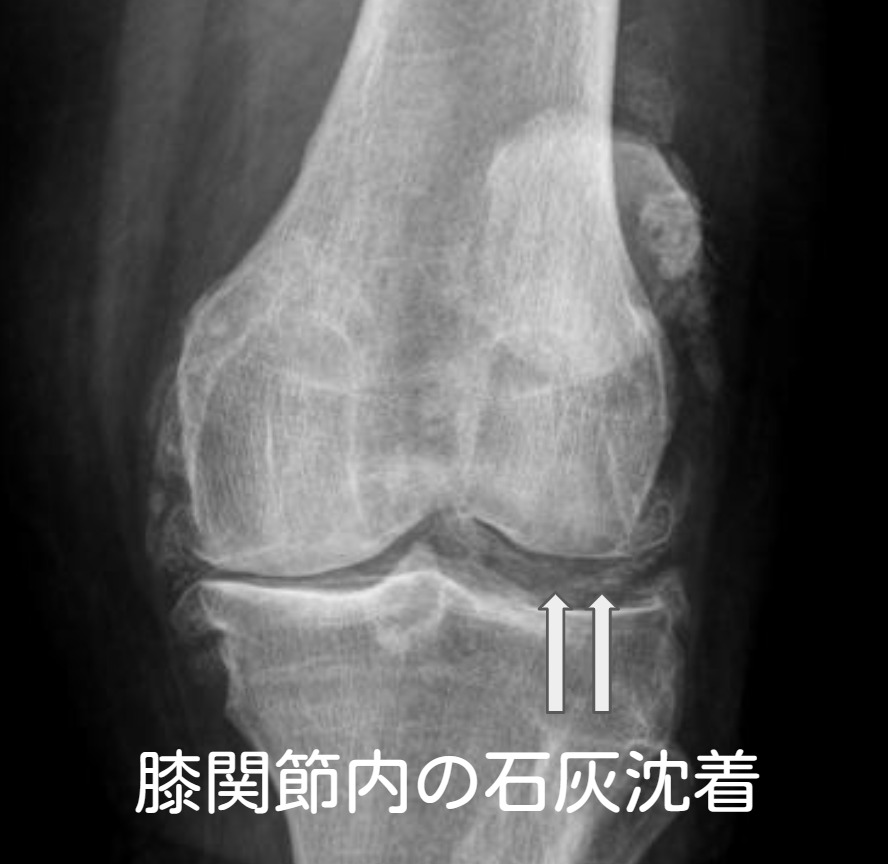
レントゲン(X線)では、関節軟骨や半月板などにカルシウムが沈着したような点状・線状の石灰化(CPPD沈着)として写ることがあります。これは偽痛風を示唆する所見です。ただし、石灰化がはっきり写らない場合もあり、特に膝以外の関節では分かりにくいことがあります。手関節(三角線維軟骨複合体)、恥骨結合、アキレス腱付着部などにも沈着が見られることがあります。超音波(エコー)検査で、こうした沈着が高輝度(白いエコー像)として確認できることもあります。
関節液検査(関節穿刺)
腫れている関節から関節液を少量採取し、性状を調べます。関節液が濁っている場合は、偽痛風・痛風・関節リウマチ・感染性関節炎など強い炎症を起こす病気を考えます。特に感染性関節炎は放置すると関節の破壊や命に関わることもあるため、早期の判断が重要です。採取した関節液は、菌の有無を調べる塗抹検査・培養検査も行います。
関節液を顕微鏡で観察し、尿酸結晶があれば痛風、ピロリン酸カルシウム結晶(CPPD結晶)があれば偽痛風と診断できます。これが確定診断になります。ただし、関節液が十分に採れない場合や、結晶が確認できない場合もあり、その場合でも偽痛風を完全に否定することはできません。
血液検査
白血球数やCRPが高くなるなど、炎症反応の上昇がみられることがあります。これは感染でも偽痛風でも上がることがあるため、単独では決め手になりません。痛風では尿酸値が参考になりますが、偽痛風では尿酸値は直接の判断材料にはなりません。血液検査は、感染症や関節リウマチなど他の病気を除外する目的で行います。
偽痛風の治療
偽痛風の治療は、いま起きている関節の炎症と痛みをおさえること、そして発作をできるだけくり返さないようにすることが目的です。現時点では、関節内に沈着したカルシウムピロリン酸結晶(CPPD)そのものを溶かして取り除く方法や、病気自体を根本的に予防する方法はありません。
急性期(腫れて痛い時期)には、患部を安静にし、冷却し、NSAIDs(消炎鎮痛薬)やコルヒチンを内服して炎症と痛みを抑えます。貼り薬や塗り薬といった消炎鎮痛薬の外用も有効です。胃腸障害や腎機能障害がある場合にはNSAIDsを避け、アセトアミノフェンで痛みを調整します。腫れや痛みが強い場合には、短期間のステロイド内服を検討します。
関節内に水がたまって強く腫れている場合には、関節穿刺で関節液を抜くことで圧を下げ、痛みをやわらげます。さらに、ステロイド薬を関節内に直接注射することで、痛みと腫脹が速やかに改善することがあります。ただし、細菌による化膿性関節炎が否定できない段階ではステロイド関節内注射は行いません。まず化膿性関節炎との鑑別が非常に重要です。
参考文献
・偽痛風とはどのような病気?日本医事新報 (5105): 18-34, 2022.
・岩澤 三康.痛風・偽痛風.診断と治療.2023;111(6):805-809.
