DISEASE DETAILS 疾患一覧
膝の痛み
変形性膝関節症
膝が伸びない・階段がつらい方へ|手術を回避し「生涯歩ける足」を守る
「膝が伸びきらない」「階段がつらい」などの症状は、放置せず早期にご相談ください。 当院が目指すのは、生涯ご自身の足で歩き続けていただくことです。そのため、痛みの取り除くのはもちろんのこと、リハビリやヒアルロン酸注射を駆使して「変形の進行そのものを防ぐ」治療に特に力を入れています。 手術を回避し、いつまでも元気に動けるよう、患者様の生活に寄り添った計画をご提案します。
足腰がつらい時も安心の「駅徒歩1分」&「駐車場41台完備」。
176号線沿いで入りやすく、無料駐車券もお渡ししています。
変形性膝関節症の症状チェックリスト
- 椅子から立ち上がる時に膝が痛む
- 歩き始めに膝がこわばる・痛む
- 階段の上り下りがつらい
- 正座やしゃがむ動作がしにくい
- 膝を真っ直ぐに伸ばしきれない
- 動かすと膝からミシミシ・ギシギシ音がする
- 膝に腫れや熱感がある
- 歩行中、膝がガクッと折れる不安がある
- 雨や寒い日は痛みが強まる
- 以前よりO脚(ガニ股)が目立ってきた
- 痛みを繰り返しながら徐々に悪化している

変形性膝関節症とは
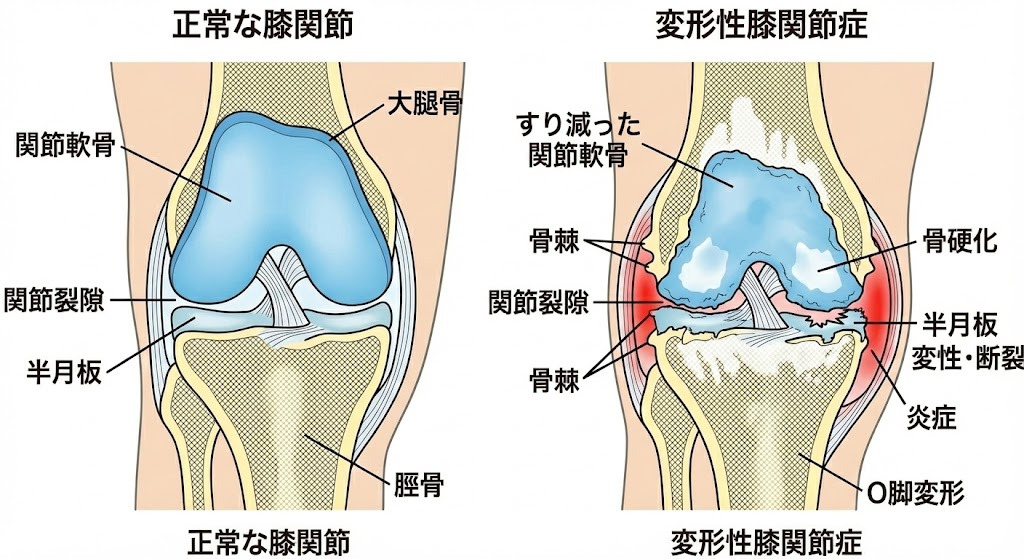
変形性膝関節症は、膝関節のクッションの役割をしている「軟骨」が、加齢や長年の使用によってすり減り、膝の痛みや炎症、関節の変形(O脚など)が起こる病気です。運動器の障害によって移動機能が低下する「ロコモティブシンドローム」の主要な原因の一つでもあります。
女性に多く見られ、特に閉経後のホルモンバランスの変化が影響すると考えられています。高齢の方に多く、65歳以上の約40%が膝の症状を経験し、成人の約10~15%に何らかの膝の変形があると言われています。
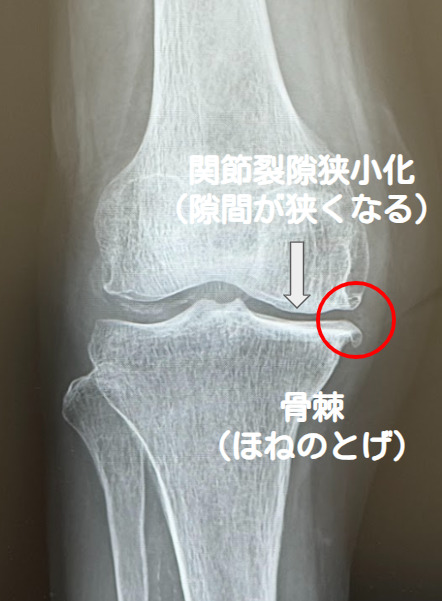
病気が進行すると、軟骨がさらにすり減って関節の隙間が狭くなり、骨の縁に「骨棘(こつきょく)」というトゲができたり、骨が硬くなったりします。また、半月板が傷ついたり、周囲の筋肉や靭帯が弱くなったりすることで、症状がさらに悪化します。
原因とリスク要因
加齢、体重増加、活動による負荷が主な原因ですが、以下のような要因がリスクを高めます。進行には、半月板の損傷、軟骨の下の骨の変化、関節内の炎症(滑膜炎)などが深く関わっており、歩行時の膝の横揺れや、膝が伸びきらない状態、体重増加などが悪化させる要因となります。痛みは、炎症や骨の微細な損傷、半月板の損傷、周囲の筋肉や腱のこわばりなど、様々な要因が重なって生じます。
- 女性(特に閉経後)
- 肥満
- 過去の膝の怪我
- 遺伝
- O脚やX脚
- 筋力低下
- 足の変形(偏平足など)
- 重労働や激しいスポーツ歴
変形性膝関節症の検査
診察では、触診で痛みや腫れの場所を確認し、膝の曲げ伸ばしの角度や歩き方をチェックします。膝がしっかり伸びているか、歩行時に膝が横揺れしていないか、周囲の筋肉の強さなども確認します。
基本となるのはレントゲン検査です。立って撮影することで、関節の隙間の狭さ、骨のトゲ(骨棘)、骨の硬化、骨の中にできた空洞(骨嚢胞)、O脚やX脚の程度などを評価し、病気の進行度を分類します。必要に応じてMRI検査を行い、半月板や軟骨、靭帯の状態を詳しく調べます。他の病気との鑑別のため、血液検査や関節液検査を行うこともあります。
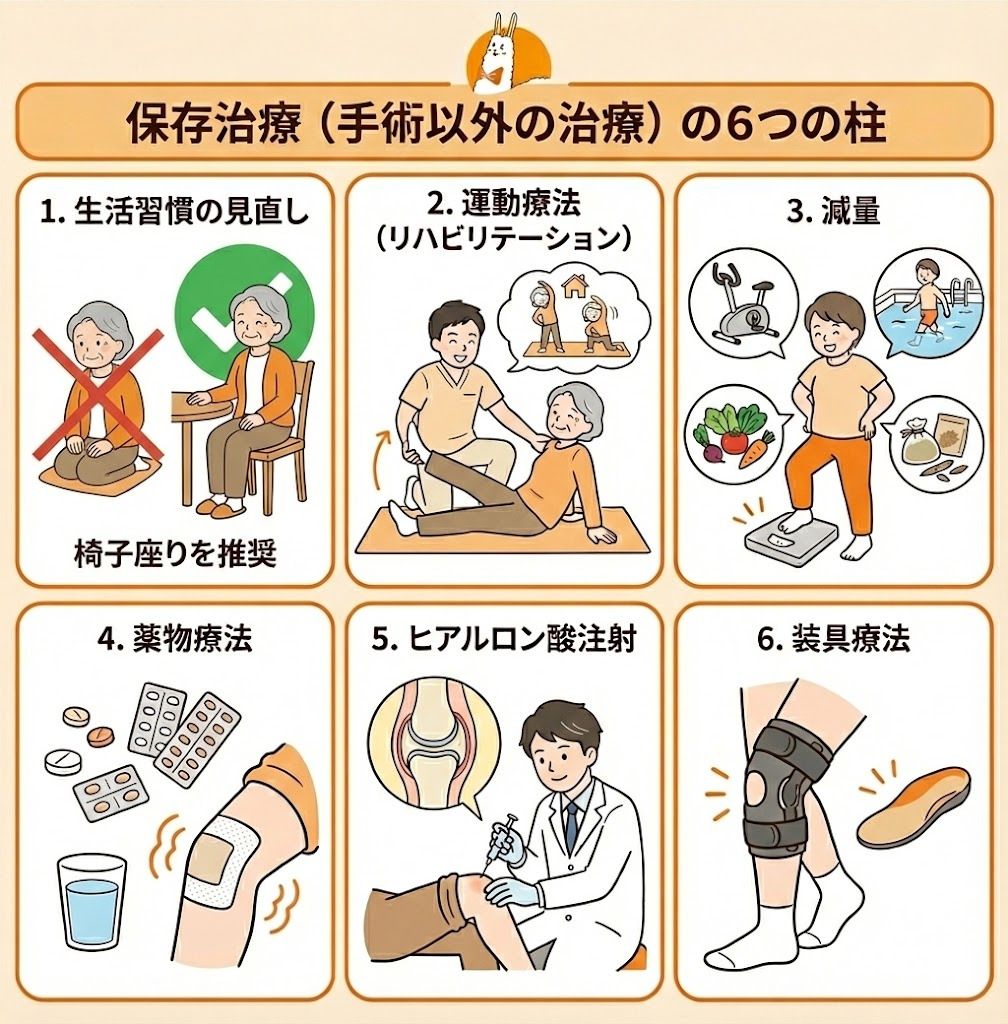
変形性膝関節症の保存治療(手術以外)
1. 生活習慣の見直し
正座や深い膝の曲げ伸ばしを避ける、膝を冷やさない、洋式トイレや手すりを利用する、クッション性の良い靴を選ぶなど、日常生活での膝への負担を減らす工夫をします。
2. 運動療法(リハビリテーション)
膝の痛みを改善し、進行を予防するために非常に重要です。理学療法士が指導し、膝の曲げ伸ばしの訓練、太ももやお尻の筋力トレーニング、ストレッチなどを行います。ご自宅でできる運動も指導します。
3. 減量
体重が1kg増えると、歩くたびに膝にかかる負担は約3~4kg増えると言われています。少しの減量でも痛みや動きやすさが改善することが多いです。無理な食事制限ではなく、膝に負担の少ない運動(自転車、水中ウォーキングなど)と筋力トレーニングを組み合わせ、継続しやすい減量プランを一緒に考えます。防風通聖散などの漢方薬を併用することもあります。
4. 薬物療法
痛みの程度に合わせて、アセトアミノフェンやNSAIDs(非ステロイド性抗炎症薬)などの飲み薬や湿布薬を使用します。神経の痛みに効果のある薬を使うこともあります。
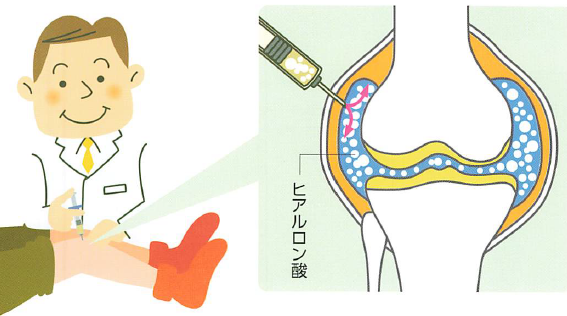
5. ヒアルロン酸注射
「痛みを和らげる」「動きを滑らかにする」効果に加え、近年ではヒアルロン酸注射が関節軟骨の保護や変形の進行抑制に役立つ可能性が研究で示唆されています。
6. 装具療法
膝の安定性を高めるために、サポーターや足底板(インソール)を使用することがあります。症状やO脚の程度に合わせて適切なものを選び、調整します。
リハビリテーションが特に大切
リハビリでは、膝下に枕を置いて軽く押すセッティングで伸展位を確保し、下肢伸展挙上(SLR)や股関節外転・内転筋のトレーニング、椅子スクワットを中心に実施します。足部の内反運動や壁ボール押しで過回内を整えることも有効で、痛みが強い日は負荷を下げて「少し物足りない」強度から継続することが、動かさないことによる悪循環を断ち、動ける良循環への切り替えにつながります。

よくある質問(FAQ)
Q. グルコサミンやコンドロイチンは効果がありますか? A. 現在のところ、医学的な効果は明確には証明されていません。当院では、より効果の期待できるヒアルロン酸注射などを推奨しています。
Q. どんな運動が良いですか? A. ウォーキング、自転車、水泳、水中ウォーキング、エアロビクスなど、有酸素運動がおすすめです。太ももやお尻の筋力トレーニングも効果的です。痛みが強くならない範囲で、楽しく続けられる運動を選びましょう。
変形性膝関節症に対する手術治療
保存療法で十分な効果が得られず、日常生活に支障がある場合は、手術を検討します。手術には、自分の関節を残す「骨切り術」や、人工の関節に置き換える「人工膝関節置換術」などがあります。人工膝関節置換術(TKA)は、変形性膝関節症が進行して、痛みや歩きにくさが強くなった膝に対して行う手術です。すり減って傷んだ関節の表面を整え、金属と特殊な樹脂(ポリエチレン)でできた人工関節に置き換えることで、痛みを軽くし、日常生活動作を改善することを目的とします。TKAは末期の変形性膝関節症に対して、世界的に広く行われている標準的な治療の一つです。頻度は高くありませんが、手術である以上、感染、血栓(足の血のかたまり)、出血、腫れ、可動域制限、しびれ、痛みの残存、人工関節のゆるみ・摩耗などのリスクがあります。
当院では手術は行っておりませんが、連携している専門の医療機関をご紹介します。手術が必要な場合でも、術後のリハビリテーションは当院で継続して行うことができます。
参考文献)
・日本整形外科学会監修『変形性膝関節症診療ガイドライン2023』(南江堂,2023).
・大江 隆史,岸田 俊二.第4回 ロコモの要因とは?(3)変形性股関節症・変形性膝関節症.整形外科看護.2025;30(1):90-93.
・青木 隆明,秋山 治彦.第22回 変形性膝関節症のリハビリテーション.Loco CURE.2025;11(2):174–177.
・津村 弘.変形性膝関節症の手術療法(人工関節).Loco CURE.2024;10(1):53–58.
・Intra-Articular Hyaluronic Acid for Knee Osteoarthritis: A Systematic Umbrella Review. J. Clin. Med. 2025, 14(4), 1272.
