DISEASE DETAILS 疾患一覧
首の痛み
頚椎症性脊髄症
頚椎症性脊髄症 (Cervical spondylotic myelopathy)とは
脊髄(中枢神経)は、四肢・体幹へ向かう感覚神経(温度感覚、痛覚、触覚、圧覚、深部感覚等)や運動神経、そして膀胱や直腸へ通じる自律神経の伝達路です。頚椎が変形する変形性頚椎症により頚椎の神経の通り道である脊柱管がせまくなって、脊髄が圧迫されることがあります。脊髄の圧迫されてしまうと、四肢の麻痺や膀胱・直腸の機能障害がおこり尿や便が出にくくなります。
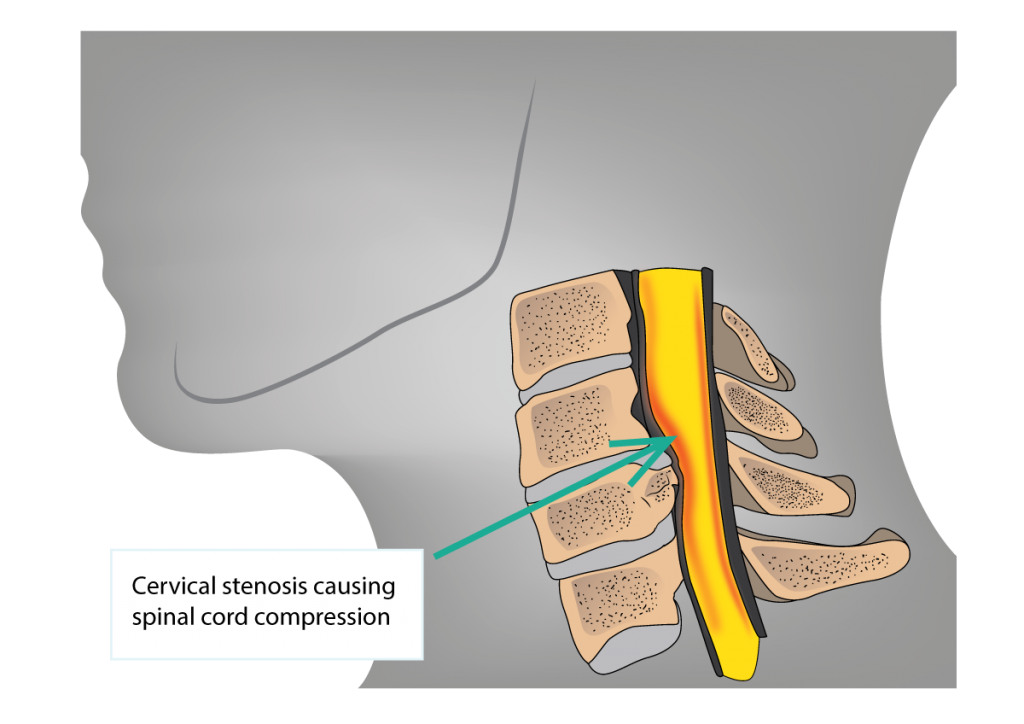
頚椎症性脊髄症は神経の通り道である脊柱管が狭くなって脊髄が圧迫されることにより起こる神経の病気です。
頚椎症性脊髄症の症状
四肢や体幹への感覚神経が障害を受け、特に手足などの末端部に強いしびれや感覚が鈍化したり感覚脱失が生じます。深部感覚の障害がおこると、立つ時や歩行時のふらつきが出現し、重篤な場合には、座位でもふらついて、座位を保つことすら困難となります。
さらに、四肢や体幹への運動神経が障害を受けると、四肢や体幹の筋力が低下します。これに伴い、上肢では箸の使い方、文字の書き取りやボタン掛けなど、手指の細かな動作が難しくなり、手指の巧緻性運動障害を引き起こします。また、歩行時につまずきやすくなり、階段昇降が困難となります。痙性歩行という歩行障害です。
重篤化すると、手指の巧緻性障害がさらに進行し、食事をするためにはスプーンやフォークが必要な状態になります。痙性歩行もさらに進行し、平地を歩くことさえ困難になり、極端な場合には立ち上がることすらできなくなることもあります。さらに、膀胱や直腸への自律神経の障害により、排尿がしにくくなり、頻尿や尿失禁、便秘、便失禁などの膀胱・直腸の機能障害を引き起こします。

頚椎症性脊髄症の検査
(問診・身体診察)
食事の際の箸の使い方、書字やボタンを掛ける能力(巧緻運動障害の評価)、頻尿、残尿感、便秘の有無(膀胱直腸障害)などを詳細に確認することが重要です。歩行の様子や不安定さを観察し、転倒のリスクも評価しなくてはなりません。
神経学的検査として、手指の握りと開きを1サイクルとして、10秒間に何回その動作ができるかを数える「10秒テスト」がよく用いられます。頚椎症性脊髄症では、手指の握りと開きが10秒間に20回以下であることが多く、重症化するとその回数が減少するだけでなく、小指側優位で手指の伸ばす動作が十分にできなくなります。
障害レベル以下の深部腱反射の亢進、手指の病的反射(Hoffmann反射、Wartenberg反射、Trömner反射)の出現、つま先歩行(Tandem gait)の不安定さ、立位での閉眼時のバランス維持能力、あるいはRomberg徴候なども有用ですが、転倒リスクが高い方では注意が必要です。さらに重篤な場合は、足部の病的反射であるBabinski反射が出現することがあります。
頚椎症性脊髄症の画像検査
単純X線(レントゲン):椎間板の間隙狭窄や椎体骨棘等の脊柱の変性的な症状の確認が可能です。脊柱管の前後径が12mm未満の場合、脊柱管狭窄と診断され、脊髄症の発症リスクが増加します。前後屈機能画像では、後屈位における脊柱管狭窄の動的変化を評価します。
MRI:診断の確定のために必要な検査です。脊髄の圧迫要因と脊髄・神経根の関係性を把握することが可能です。
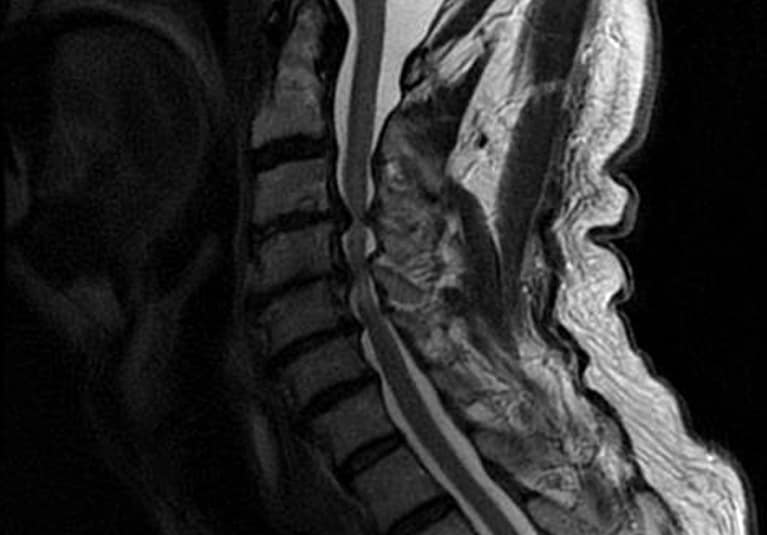
©Mayo Foundation for Medical Education and Research.
頚椎症性脊髄症の保存治療
神経の枝が圧迫される神経根症と異なり、中枢神経である脊髄が圧迫される脊髄症では保存治療にこだわらず早期の手術治療を検討しなくてはなりません。手術治療が何らかの原因で検討できない場合に手術以外の保存治療を検討します。脊髄症状が悪化する姿勢(主に頸部の後屈)を避けるよう指導します。頸椎カラーの使用も効果的な場合があります。神経根症状に対しては、神経ブロック(選択的神経根ブロック等)が適用されることもあります。
しびれなどの神経障害性疼痛を緩和するためにミロガバリンベシル酸塩(タリージェ)を使用します。慢性的な疼痛に対しては、ワクシニアウイルス接種家兎炎症皮膚抽出液含有製剤(ノイロトロピン)、セロトニン・ノルアドレナリン再取り込み阻害薬(SNRI)、または弱オピオイド(麻薬性鎮痛薬)などを苦に合わせることがあります。
重度の脊髄症、すなわち、日常生活動作に支障をきたす手指の巧緻運動の障害、歩行困難を伴う痙性歩行障害、明らかな膀胱直腸障害がある場合は手術適応となります。脊髄症が重度化し、脊髄に不可逆的な変化が起こると、手術を行っても神経症状の十分な改善が期待できなくなります。手術の最適なタイミングを逸しないように注意が必要です。
頚椎症性脊髄症の手術治療
前方除圧固定術は、通常、1~2椎間の限定的な病変に対して施行され、前方から椎間板を切除し、骨棘を除去して脊髄や神経根の圧迫を解消し、その後、骨移植により椎体間を固定します。
後方除圧術は、主に3つ以上の椎間にわたる広範な病変や、脊柱管狭窄を伴う頸椎症に対して選択されます。その中でも椎弓形成術が広く実施されています。
後方除圧固定術は、後方除圧術を行った後でも脊髄の後方への移動が不十分であると予想されるケースや、脊髄の圧迫が高位で椎間の可動性が残っている症例に適応されます。この術式では、椎弓切除術または椎弓形成術に加えて、後方からのインストゥルメンテーション固定が行われます。
参考文献)
・日本医事新報.50912021.11.20
・坂浦博伸. 整形外科看護. 2021 vol. 26 no.9.
・Cervical Stenosis and Cervical Myelopathy. Dr Lee treats all conditions of the cervical spine.

先生から一言
頚椎症性脊髄症は、頚椎症性神経根症と異なり、手術治療を早期に検討すべき疾患です。本疾患を疑った場合は速やかにMRI検査を行い、診断が確定すれば専門の医療機関にご紹介いたします。
