DISEASE DETAILS 疾患一覧
膝の痛み
骨肉腫
骨肉腫(Osteosarcoma)とは
若年者に多く発症する発症する骨の悪性腫瘍です。症状は「なんとなく腫れている」「ぶつけたところの痛みが取れない」「成長痛だと思って様子を見ていたけれど、なかなか症状が良くならない」といった軽微なものが多く、X線評価をしていないと見逃されてしまう疾患の一つです。

骨肉腫は造血系腫瘍を除く原発性骨悪性腫瘍のうち、約 30%を占める最も頻度の高い悪性腫瘍です。原発性悪性骨腫瘍(骨から発生する悪性腫瘍)すなわち「骨のがん」の中では最多ですが、本邦における年間発生数は150~200人程度に過ぎず(100万人に約2人)、希少がんの一種です。10~20歳代、特に10代の成長期に多く発生するとされていますが、50~60歳代にも発症のピー クがある二峰性の疾患です。本邦では高齢化社会を反映し、中高齢者発症の骨肉腫の割合が増加傾向にあります。また男性は女性の約1.3倍の発生率と言われています。
研修医のころの私の経験ですが、膝をぶつけたあとになかなか膝の痛みが取れないという訴えで受診した患者さんがいました。多分大丈夫だろうと思ってX線をとったら、腫瘍が見つかりました。「大丈夫だろうと思っても、X線は評価しなければいけない」と肝に銘じさせる出来事でした。車の運転と同じく、「だろう運転」ではなくて、「かもしれない運転」が医療にはちょうど良いかもしれません。
骨肉腫の原因
発症原因は分かってはいません。リー・フラウメニ症候群や網膜芽細胞腫などの遺伝性腫瘍症候群、骨バジェット病、ダウン症候群、放射線治療の既往などが骨肉腫の発症リスク因子とされています。
骨肉腫の好発部位
四肢長管骨の関節に近い部分(骨幹端部)によく発生します。頻度としては、大腿骨が最も多く、脛骨、上腕骨と続きます。これら以外に頭蓋骨(下顎が多い)、骨盤などにもみられることがあります。特に大腿骨遠位と脛骨近位で全体の半数近くの症例を占めるため、膝周囲の症状には注意が必要です。
骨肉腫の症状
骨肉腫の症状は、痛みと腫脹です。当初は運動時のみの疼痛や夜間痛であったものが徐々にひどくなり、安静や消炎鎮痛薬でも改善しなくなるという傾向があるようです。触診で局所の腫脹や熱感が分かることもあります。成長期の子供の膝の痛みというと、多くは成長痛で片付けられてしまいますが、症状が増悪する場合には早期発見のためにもまずはX線検査を受けることが大切です。
一方で骨盤発生の場合は体外から触れにくいため、股関節痛などが強くなり歩行困難となって受診した際には、すでに大きな腫瘍となっていることも珍しくありません。
骨肉腫の検査
骨肉腫は、その大半がX線画像で診断可能です。
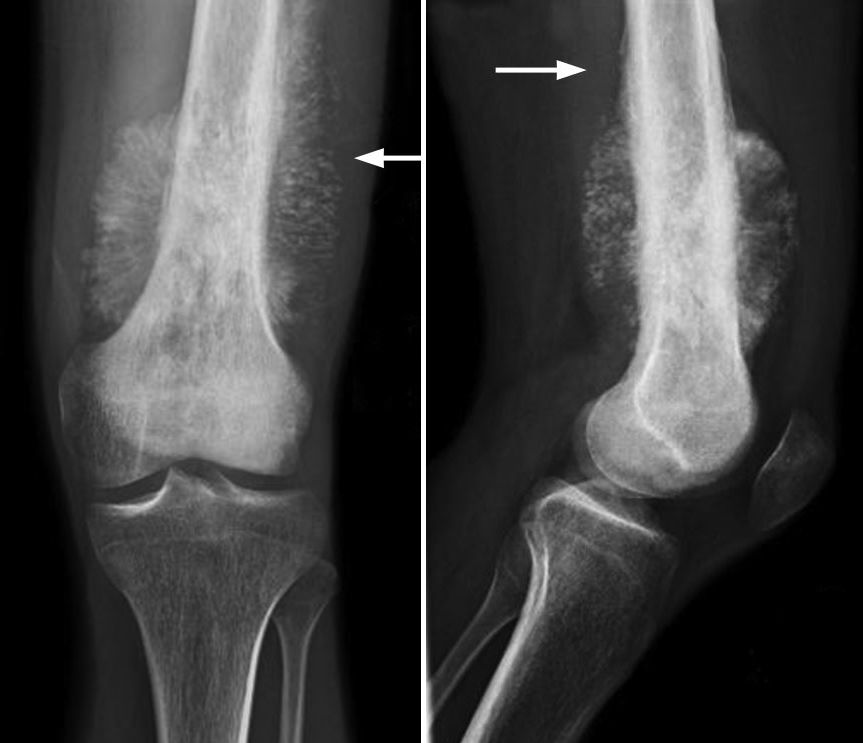
特徴的な画像所見(溶骨性変化と造骨性変化の混在、骨膜反応など)がレントゲン画像で疑われた場合には、本性を疑い速やかに骨腫瘍専門医の診察、治療を受けることが大切です。
また初回のレントゲン検査で明らかな異常所見を認めなくても、症状がなかなか良くならないなど疑わしい場合は2~3週間後にレントゲンの再検査やMRIを検討することが望ましいとされています。
疲労骨折はレントゲンにおいて骨肉腫と似た骨膜反応を呈することがあり見分けにくいことがありますが、スポーツ歴の聴取や、安静で症状が改善するなどの特徴があります。
Copyright ©1995-2021 by the American Academy of Orthopaedic Surgeons.
Copyright ©1995-2021 by the American Academy of Orthopaedic Surgeons.
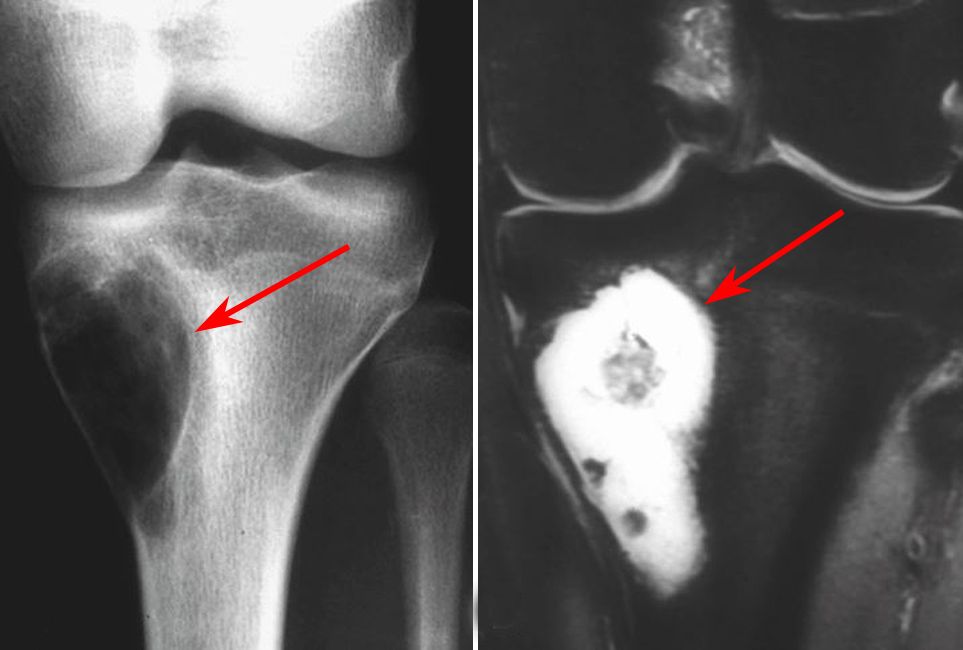
X線検査のみではとらえきれない異常を見つけるために、MRI検査を検討することもあります。骨内の腫瘍の広がり・大きさがわかるだけではなく、近接する血管神経との位置関係、さらにはスキップ転移(同一の骨内に非連続性に存在する病変のこと)の有無まで知ることができます。CTは肺転移(遠隔転移の90%を占める)などの全身臓器への転移、骨シンチグラムは骨転移の有無を調べるためのスクリーニング検査として重要です。
骨肉腫の診断確定には、採取した病変部検体の病理検査が不可欠です。この場合、切開生検による腫瘍組織の採取が必要となります。
骨肉腫の治療
骨肉腫の治療は非常に専門性が高く、整形外科領域の腫瘍専門医による治療が必須です。
骨肉腫の標準治療は手術前・手術後の化学療法(抗がん剤治療)、手術療法です。生検で骨肉腫の診断が確定し次第、早急に術前化学療法を開始することが重要とされています。
初回治療においてはメトトレキサ一ト(MTX)、ドキソルビシン、シスプラチン(CDDP)からなるMAP療法に加えて、イフォスファミド(IFM)を加えた4剤が重要ですが、医学の進歩とともに今後も変化していくでしょう。骨肉腫に対する化学療法の目的は「微小転移巣の撲滅」「原発巣の縮小効果」「術前療法における有効薬剤の選択評価」です。
手術は四肢発症の場合、患肢温存率(切断を免れる率)は90%前後まで増加してきました。医学の進歩によって、切断術を施行されることはむしろ稀となっています。昔は骨肉腫といえば下肢切断、の時代もあったのです。しかも切断後でも術後に肺転移巣が見つかり命を落とすことも少なくありませんでした。化学療法の進歩はまさに生存率を高めるための重要な医学的進歩だったのです。
手術療法は腫瘍を十分に摘出する(広範切除術)ことに加え、特殊な人工関節(腫瘍用人工関節は通常の人工関節より大型になることが多い)や自分の骨を移植(自家骨移植)して失った骨を再建することが手術の目的となります。長期的には、人工関節の入れ替え(再置換術)が必要となることもあります。
骨端線が閉鎖していないお子さんでは、骨端線の切除により成長に左右差が出てしまいますが、伸びる人工関節(伸張性人工関節)を利用することで左右の脚長差を改善することが可能とされます。骨盤や脊椎などに発生し、切除不能と判断された腫瘍に対しては、重粒子線治療が適応となることもあります。
治療終了後も腫瘍の再発を認めないか、挿入した人工関節に問題が生じていないかを確認するために長期的に外来フォローを受けることが必要です。転移や再発の有無、手術した患肢の機能の評価や不具合に対する介入(人工関節や移植骨の破損、遅発性感染など)、化学療法による晩期合併症(心毒性、代謝内分泌障害、不妊など)をチェックします。
参考文献)
岩田慎太郎. 希少がん入門第67回(骨肉腫), 2021/05
今日の整形外科治療指針, 第8版

先生から一言
骨肉腫は頻度の低い骨のがんですが、お子様の長引く膝の疼痛では必ず除外しておくべき疾患です。成長痛、スポーツによる痛みだと思い込んで放置することでがんが進行し、切断術が必要となったり、生命予後を悪化させてしまう可能性があります。特に原因なく長引く下肢の疼痛は放置せず、必ず整形外科を受診しましょう。
