DISEASE DETAILS 疾患一覧
膝の痛み
内側半月板後根断裂(MMPRT)
内側半月板後根断裂(MMPRT)とは
内側半月板の「後根(こうこん)」とは、膝のクッションが骨から外れないようにつなぎ止める、いわば「錨(いかり)」のような役割を果たす大切な根元の部分です。ここが断裂してしまうMMPRT(内側半月板後根断裂:Medial meniscus posterior root tear)という状態になると、クッションが本来の位置から飛び出してしまい、膝を支える力が失われてしまいます。
その結果、膝の軟骨や骨に直接強い衝撃が加わるようになり、短期間のうちに変形が進んだり、骨にひびが入ったりするリスクが高まります。特に60代の女性に多く見られる疾患であり、放置すると関節の健康を著しく損なう恐れがあるため、早期に発見して適切な治療を選択することが何よりも重要です。
さらに詳しく
半月板の「フープ機能」と後根の役割
後根が脛骨(すねの骨)にしっかりと付着していることで、荷重がかかった際に半月板が外側へ押し出されるのを防ぐことができます。これによって半月板全体に円周方向の張力、すなわち「フープ機能」が生まれ、膝にかかる荷重を広く分散して軟骨への負担を軽減するクッション機能が維持されています。
断裂が引き起こす連鎖的な影響
後根が断裂すると、この張力が維持できなくなるため、荷重分散能が急激に低下します。その影響は単なる損傷にとどまらず、関節軟骨にかかる圧力が大幅に増大することで、変形性膝関節症(OA)を急速に進行させます。さらに、荷重環境の破綻を背景として、軟骨下の骨が耐えきれずに折れてしまう「軟骨下骨不全骨折(SIFK)」や、骨の組織が傷む「特発性膝骨壊死(SONK)」を合併・誘発することがあります。
統計的な特徴と背景
この疾患は女性に圧倒的に多く、全体の約8割を占めています。男女ともに60代で発生のピークを迎えることが分かっており、女性に多い背景としては、筋力の影響や関節の支持組織の性質、関節の緩さなどが要因として示唆されています。後根という膝の“要”が失われることは、半月板としての機能を実質的に失うことを意味するため、単なる加齢による痛みと片付けず、専門的な評価が必要です。
内側半月板後根断裂(MMPRT)の症状
このケガの最大の特徴は、階段の上り下りや立ち上がりといった何気ない動作の瞬間に、膝の裏から内側にかけて「ブチッ」「パキッ」という衝撃音とともに急激な痛みが走ることです。受傷直後は歩くことすら難しくなるほどの強い痛みを感じる場合が多く、中には「数ヶ月前から膝の後ろに違和感があった」という前触れを経て発症する方もいらっしゃいます。
放っておくと膝の変形が進み、夜間の痛みやさらなる悪化を招く恐れがありますが、初期段階では「ただの膝痛」と見過ごされてしまうことも少なくありません。中高齢者だけでなく若い世代にも起こり得るため、軽い動作で急に膝が痛くなった、あるいは嫌な音がしたという場合は、早めに専門医へ相談し、適切な診断を受けることが何よりも大切です。
内側半月板後根断裂(MMPRT)の原因
この病気の主な原因は、加齢によってもろくなった半月板に、体重や膝の形といった複数の負担が重なることです。特に50〜70代の女性に多く見られますが、肥満(体重による負荷)やO脚、膝の骨の傾きなどの条件がそろえば、より若い世代でも起こる可能性があります。
大きなケガというよりも、階段の上り下りや立ち上がり、歩行中の踏み込みといった「日常の何気ない動作」がきっかけで発症することが全体の約8割を占めています。もともと膝を支える力が弱まっていたところに、日々の生活動作で限界以上のストレスが加わってしまうことが、この断裂を招く大きな要因となっています。
内側半月板後根断裂(MMPRT)の検査
まずレントゲン(単純X線)が重要です。変形性膝関節症(OA)の進行度、内反アライメント(O脚傾向)、関節裂隙の狭小化などを評価でき、治療方針を決めるうえで欠かせません。とくにRosenberg view(荷重位)では、内側脛骨隆起(MTE)頂点と内側大腿骨顆(MFC)外壁の距離を測定し、患健側差が2mm以上であればMMPRTを疑う根拠になります。側面像では脛骨内側後傾角(MTS)も確認し、一般に7〜13°以上の増大はリスクとなります。
確定診断にはMRIが不可欠です。MRIでは後根断裂を直接評価でき、Giraffe neck sign(冠状断での後節腫大)、Ghost sign(矢状断で半月板の陰影が消失/灰色化)、Cleft sign/Radial tear sign(断裂部の裂隙)などが手がかりになります。受傷早期(3〜8週)には後根付着部近傍の骨髄浮腫としてPosterior shiny-corner lesionが見られることもあり、見落とし防止に有用です。
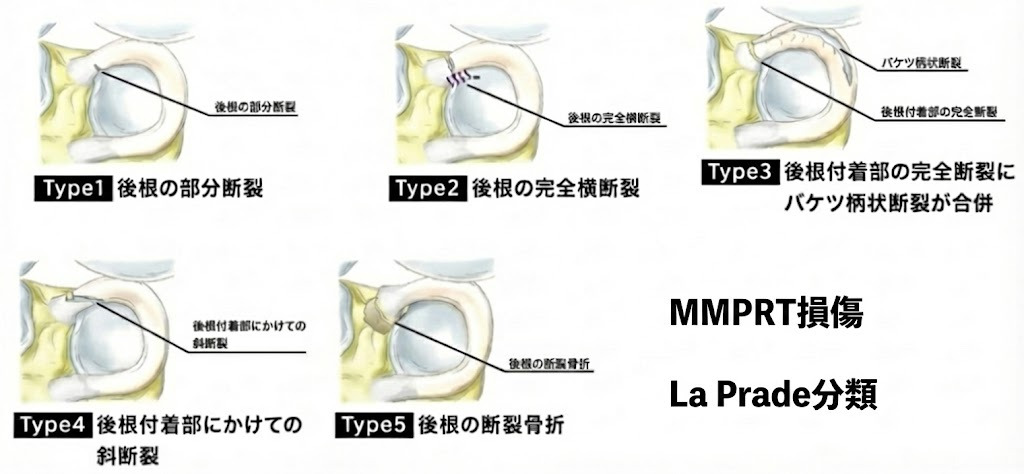
またMRIではACLのムコイド変性(Celery stalk signなど)を確認し、発症に関与する要因も同時に評価します。断裂形態のLa Prade分類は治療選択の判断材料になります。当院にはMRI設備がないため、MMPRTが疑われる場合は提携医療機関でMRIを撮影し、適切な治療方針をご提案します。
内側半月板後根断裂(MMPRT)の治療
内側半月板後根断裂(MMPRT)の治療は、損傷した半月板の機能をできるだけ回復させ、将来的な軟骨障害や変形性膝関節症の進行を抑えることを目的に計画します。保存療法で痛みのコントロールを図る選択肢はありますが、根部断裂は半月板が荷重を分散する働きを失いやすく、症例によっては早期から手術による機能回復を検討する意義が大きい病態です。
手術療法として現在一般的なのは、経脛骨pullout法を代表とする半月板修復術です。適応の目安としては、X線上の変性が高度ではないことが重要で、Kellgren–Lawrence分類でgrade 2以下が一つの基準になります。さらに、術後の免荷や動作制限を一定期間厳密に守る必要があるため、リハビリテーション計画を遵守できることが手術成績に直結します。
手術についてさらに詳しく
手術手技の要点は、後内側の視野と操作性を確保しながら、根部を強固に把持して解剖学的な位置へ確実に固定することです。後内側コンパートメントのスペース確保としてoutside-in pie-crustingを用い、MCLを穿刺して関節裂隙を開大させる方法が選択されることがあります。縫合は把持力を高める目的でtwo cinch stitchesなど複数点でかける工夫がなされ、固定位置は解剖学的付着部を重視してMTE頂点から約10mm後方を目安に骨孔を作製して還納固定します。症例によっては、膝屈曲時の逸脱をより抑える狙いでposterior anchoringのような追加固定を併用することもあります。
術後管理では修復部の保護が最優先となり、一般的には術後6週間程度は膝伸展位での固定を基本としつつ完全免荷で過ごします。可動域は段階的に拡大させ、早期は深屈曲を避けながら、2週で60°、3週で90°、2か月で120°を目安に漸増させる運用がよく用いられます。長期的にも、しゃがみ込みや正座、深屈曲位からの立ち上がり、和式トイレのように深く曲げた膝に荷重が集中する動作は、修復部にストレスがかかりやすいため注意が必要です。以上を踏まえ、画像所見とアライメント、活動性、そして術後の遵守可能性を総合して、保存療法か修復術かを選択することがMMPRT治療の要点になります。
参考文献)
・児玉有弥, 古松毅之, 田村優典, 金高圭甫, 尾﨑敏文, 平中孝明:青壮年者における内側半月板後根断裂の危険因子の検討.中国・四国整形外科学会雑誌 32(1):22-30, 2023.
・釜付祐輔,古松毅之,宮澤慎一,平中孝明,金高圭甫,尾﨑敏文:内側半月板後根断裂の疫学的特徴.日本整形外科スポーツ医学会雑誌 42(1):27-31,2022.
・平中孝明,古松毅之.半月板(2):内側半月板後根断裂の診断と治療(MMPRT).MB Orthopaedics.2022;35(1):9-20.
・LaPrade CM, et al. Meniscal Root Tears: A Classification System Based on Tear Morphology. Am J Sports Med. 2014;43(2):363-369.
